Trabajadores comunitarios de salud: Llevando los servicios de planificación familiar a donde la gente vive y trabaja
Antecedentes
Cuando apropiadamente diseñados e implementados, los programas de trabajadores comunitarios de salud (TCS) pueden aumentar el uso de la anticoncepción, especialmente donde la necesidad insatisfecha es alta, el acceso es bajo y existen barreras geográficas o sociales para usar los servicios. Los TCS tienen especial importancia para reducir las inequidades del acceso a los servicios llevando información, servicios y suministros a mujeres y hombres en las comunidades en las que viven y trabajan, en vez de exigir que ellos vayan a visitar los centros de salud, que podrían estar distantes de sus hogares o de alguna otra forma inaccesibles.
Los TCS “proporcionan educación sanitaria, referencias y seguimiento, manejo de casos y atención de salud preventiva básica, además de servicios de visitas domiciliarias a comunidades específicas. Brindan apoyo y asistencia a las personas y familias para navegar a través del sistema de salud y de servicios sociales” (OIT, 2008). El nivel educativo y de capacitación, el ámbito de trabajo y la situación laboral de los TCS varían en función de cada país y cada programa. A los TCS se les conoce por una amplia variedad nombres, tales como “trabajador de salud del pueblo”, “distribuidor comunitario”, “asistente comunitario de salud”, “promotor comunitario de salud”, “trabajador de extensión de salud” o “asesor de salud laico”.
Integrar a los TCS en el sistema de salud es una de varias “prácticas de alto impacto (PAI) en la planificación familiar” de probada eficacia por un grupo técnico asesor de expertos internacionales. Una práctica de probada eficacia tiene suficiente evidencia como para recomendar la implementación generalizada como parte de una estrategia de planificación familiar integral, siempre que exista vigilancia de la cobertura, calidad y costo, así como también investigación de la implementación para fortalecer el impacto (HIP, 2014). Para obtener mayor información sobre otras PAI, véase la siguiente dirección: https://www.fphighimpactpractices.org/es/overview/.
¿Qué desafíos pueden los TCS ayudar a abordar a los países?
Los TCS abordan los obstáculos geográficos de acceso causados por la escasez de trabajadores de salud. “El Informe de la Salud Mundial de 2006” identificó a 57 países que enfrentan escasez crítica de personal de la salud. Además, el personal médico altamente capacitado se encuentra concentrado en zonas urbanas más adineradas (OMS, 2006). “Los programas de trabajadores de salud comunitarios han surgido como una de las estrategias más eficaces para proveer recursos humanos en casos de escasez de salud a la vez que mejoran el acceso y la calidad de la atención de salud primaria” (Liu y otros, 2011).
Los TCS pueden reducir las barreras financieras de los clientes. Incluso en entornos con servicios “gratuitos”, a los clientes se les puede pedir que paguen tarifas de consulta o cargos informales antes de recibir servicios. Por ejemplo, en el área rural de Muheza, Tanzania, donde los TCS proveen servicios a un tercio de las usuarias de anticonceptivos modernos, una mayor proporción de las usuarias de anticonceptivos que accedieron a servicios en un centro de salud pago por los servicios (61%), en contraste a las que las que tuvieron acceso a los servicios de un TCS (25%) (Simba y otros, 2011).
Los TCS pueden abordar barreras sociales que inhiben el uso de la planificación familiar. El análisis de los datos de DHS muestra que las mujeres jóvenes, que viven en situación de pobreza, que tienen un menor nivel educativo y viven en zonas rurales tienen mayor dificultad a la hora de satisfacer su necesidad de planificación familiar que sus homólogas con más ventajas. Estas desigualdades existen en todas las regiones del mundo, excepto en el Asia Central; las brechas son mayores y más comunes en el África subsahariana que en otras regiones. Además, muchos países en el África subsahariana demuestran tener poco o ningún avance hacia la reducción de la brecha de igualdad (Ortayli y Malarcher, 2010; Ross, 2015). Los TCS que provienen de comunidades marginadas pueden proveer un puente entre las personas y las comunidades y el sistema de salud. En Guatemala, una mayor proporción de clientes de los TCS fueron mujeres indígenas (83%) que los clientes que usaban servicios basados en los centros de salud (17%) (Fernández y otros, 1997). En Uganda y Etiopía, un mayor porcentaje de clientes de los TCS no estaban casados (16% y 12%, respectivamente) que los clientes en los centros de salud (9% y 8%, respectivamente) y en Uganda, un menor porcentaje de clientes de los TCS tenía esposos comprensivos que las clientes de los centros de salud (41% frente a 52%, respectivamente) (Prata y otros, 2011; Stanback y otros, 2007). En Sierra Leona, casi un tercio de las clientes que recibían anticonceptivos inyectables de los TCS tenían 18 años de edad o menos (MSI, 2015).
Los TCS llegan a las mujeres cuya movilidad está limitada por las normas sociales. En algunos países, las prácticas culturales restringen el movimiento de las mujeres o su capacidad de tomar decisiones independientes. Los TCS superan tales obstáculos llevando servicios a donde viven y trabajan las mujeres y sus familias.

© 2014 Haydee Lemus/PASMO PSI Guatemala, Courtesy of Photoshare
¿Cuál es el impacto?
Los programas de TCS incrementan el uso de anticonceptivos en sitios en los que el uso de los servicios basados en centros de salud no es universal. Un examen de los programas comunitarios en el África subsahariana encontró que seis de siete estudios experimentales demostraron un aumento significativo en el uso de anticonceptivos o la reducción de las tasas de fertilidad (Philips y otros, 1999). La magnitud del efecto vario según el contexto y el diseño del programa de TCS. En Madagascar, la probabilidad de las personas que tenían comunicación directa con los TCS de usar anticonceptivos modernos que aquellas que no tenían contacto con los TCS era 10 veces mayor (Stoebenau y Valente, 2003). En Afganistán, un programa de TCS aumentó el uso de anticonceptivos de 24 a 27 puntos porcentuales en áreas en las que el uso inicial era muy bajo (empezando en el 9% al 24% de prevalencia de anticonceptivos) (Huber y otros, 2010).
Los programas de TCS pueden reducir la necesidad insatisfecha en los países con poblaciones grandes poblaciones rurales. Países como Bangladesh e Indonesia tienen sólidos programas de TCS en los que los TCS proveen una proporción significativa de métodos modernos a sus comunidades. En Bangladesh, el 23% y en Indonesia el 19% de las usuarias de anticonceptivos modernos indican que los TCS fueron su última fuente de provisión de anticonceptivos. En estos dos países, también existe una baja necesidad insatisfecha de planificación familiar en zonas rurales (14% y 11%, respectivamente) (Prata y otros, 2005).
Costo por pareja-años de protección (CYP, por sus siglas en inglés)1 por modo de provisión de servicio2
| Modo de provisión de servicio | Costo promedio en US$ por CYP |
|---|---|
| Centros de salud + TSC | $9 (1–17) |
| Centros de salud | $13 (1–30) |
| TSC | $14 (5–19) |
1 El CYP es la protección anticonceptiva estimada que proveen los métodos anticonceptivos en el curso de un año.
2 El análisis original se basó en la distribución basada en la comunidad (DBC). La referencia a la DBC se ha cambiado a TSC para mantener la congruencia con la terminología que se usa en este informe.
Fuente: Adaptado de Prata y otros, 2005; datos de Huber y Harvey, 1989.
Los TCS que trabajan en coordinación con un sistema de salud que funciona pueden reducir las tasas de fertilidad. En Ghana, en las comunidades en las que operaron los TCS conjuntamente con voluntarios comunitarios, la tasa total de fertilidad se redujo en un nacimiento después de tres años, en comparación con las comunidades que tenían el sistema de salud regular (Phillips y otros, 2006). Bangladesh logro reducir la fertilidad en un 25% a lo largo de un período de ocho años entre las mujeres que TCS capacitados visitaban cada dos semanas. El programa también logró una reducción estadísticamente significativa en las tasas de mortalidad materna entre el grupo de intervención durante el mismo período de tiempo (Koenig y otros, 1988).
Los programas que combinan el trabajo de los TCS con la prestación de servicios a través de clínicas son costoefectivos. El costo y la costo-efectividad de los programas de TCS varían según el entorno del programa, la remuneración del trabajador, el nivel de consolidación del programa, las estrategias de capacitación y supervisión utilizadas, y el número de usuarios a los cuales asiste (FRONTIERS y otros, 2002). Un examen de los programas de planificación familiar en 10 países en vías de desarrollo encontró que los programas que combinaban TCS con la prestación de servicios en centros de salud eran más costo-efectivos que los programas basados solamente en la prestación de servicios a través de las clínicas o solamente en el trabajo de TCS (véase cuadro 1).
Los TCS pueden ampliar la opción de métodos anticonceptivos mediante la provisión de una amplia gama de métodos de forma segura y eficaz. Para ayudar a los países a optimizar el desempeño de los trabajadores de salud, la OMS desarrolló un conjunto integral de recomendaciones basadas en evidencia para facilitar el intercambio de tareas clave y eficaces para intervenciones maternas y de recién nacidos, incluyendo la provisión de anticonceptivos (OMS, 2012). Aunque la mayoría de los TCS suministra condones y píldoras dentro de sus comunidades, la evidencia demuestra que estos trabajadores también son altamente eficaces en la provisión y referencia de otros métodos (Perry y otros, 2014).
- Con base en la evidencia de varios proyectos en múltiples países, los expertos encontraron que la provisión autónoma de anticonceptivos inyectables por TCS capacitados y respaldados era segura, eficaz y aceptable para los clientes (Abdul-Hadi y otros, 2013; OMS y otros, 2010). Un estudio en Etiopía demostró que la provisión de anticonceptivos inyectables por TCS probó ser segura y aceptable entre las mujeres, y las clientes de los TCS tenían menor probabilidad de descontinuar el uso de anticonceptivos a lo largo de tres ciclos que las clientes que adquirían sus inyecciones a través de los servicios basados en centros de salud (Prata y otros, 2011).
- Un estudio en la India demostró que los TCS con bajo nivel de alfabetismo pueden proveer eficazmente el Método de los Días Fijos (MDF)™ a sus clientes (Johri y otros, 2005). Los TCS en la República Democrática del Congo, Guatemala y las Filipinas proveen el MDF y apoyan a las usuarias continuas (Universidad de Georgetown, 2011; Universidad de Georgetown, 2003; Suchi y Batz, 2006).
- Un estudio en la India demostró que los TCS, incluso aquellos que son analfabetos, pueden enseñar el Método de Amenorrea de la Lactancia (MAL) y aconsejar de manera precisa a las mujeres sobre el uso del MAL y la anticoncepción pos parto (Universidad de Georgetown, 2008; Sebastián y otros, 2012).
- Un estudio en Bangladesh demostró que todas las categorías de prestadores de servicios de salud, incluso los trabajadores de extensión de las ONGs, podían proporcionar eficazmente anticoncepción de emergencia (AE). Más del 90% de los trabajadores dominaban los puntos importantes del uso de la AE e instruían a sus clientes de forma apropiada (Khan y otros, 2004).
- Los TCS en Etiopía y Nigeria están incrementando el acceso a los implantes a nivel de comunidad (Charyeva y otros, 2015; MDS de Etiopía, 2012).
Los TCS también pueden movilizar el uso de métodos anticonceptivos proporcionados en clínicas a través de consejería y referencia. La evidencia de Etiopía demuestra que, incluso en los casos en los que los TCS están restringidos a proveer un conjunto limitado de métodos anticonceptivos, son capaces de aumentar el uso de otros métodos, incluso los métodos reversibles de acción prolongada, a través de consejería apropiada y referencias a los servicios prestados en centros de salud. Un análisis de datos de DHS halló que en las zonas en las que operaban los TCS, el uso de inyectables, implantes y DIU era mayor que el promedio nacional a pesar de que los TCS no proveían estos métodos directamente (Tawye y otros, 2005). Un examen de las estrategias para incrementar el uso de DIU concluyó que la consejería y los referidos de anticonceptivos basados en la comunidad pueden duplicar la tasa de uso de DIU entre las mujeres de edad reproductiva (Arrowsmith y otros, 2012).
Cómo hacerlo: Consejos a partir de la experiencia de implementación
Integre a los TCS en el sistema de salud
- Vincule a los TCS al sistema de salud con estructuras bien definidas de referencia y supervisión. En Etiopía, donde el uso de anticonceptivos aumentó del 15% en 2005 al 29% en 2011 después de que se estableció el programa de Trabajadores de Extensión de Salud, los TCS reciben supervisión regular de superiores que están vinculados a centros de salud. En Madagascar, los TCS reportan mensualmente al prestador principal del centro de salud y reciben supervisión bajo una modalidad que les garantiza el apoyo necesario para llevar a cabo su labor.
- Considere usar tecnología móvil, que podría proporcionar un enfoque costo-efectivo para vincular a los TCS con el sistema de salud. Un programa en Malawi apoyó la comunicación SMS para mejorar el intercambio de información entre los TCS y los equipos de su distrito. Los participantes de SMS (n=95) informaron y recibieron comentarios de su supervisor al menos cinco veces al mes a un costo promedio de US$0,61 por comunicación. En comparación, aquellos que tenían teléfonos celulares, pero no tenían acceso a SMS (n=95) solo tuvieron cuatro contactos al mes con sus supervisores a un costo de $2,70 por contacto, y el grupo de control (n=95) sin acceso a teléfonos celulares tuvo seis contactos al mes, pero a un costo de $4,56 por contacto. La comunicación de SMS más frecuente se debía a la falta de existencias de insumos, que al final de cuentas trajo consigo una reducción de desabastecimiento (Lemay, 2012).
- Integre sistemas de gestión de información. En Etiopía, los TCS empezaron a mantener una “carpeta de familia” para cada una de las familias en la zona de captación de un puesto de salud. La carpeta de familia uso un sistema de recordatorio simplificado, en el que las tarjetas de salud se organizaban en cajitas de madera de acuerdo al mes en el que se necesitaba hacer servicios de seguimiento para los miembros de la familia. Si en la cajita del mes anterior quedaba una tarjeta, esto le avisaba al trabajador de salud que no se había prestado un servicio, lo que hacía que el trabajador de salud se dirigiese a la familia para proveer la atención necesaria. Los trabajadores de extensión de salud también usan las cajitas/tarjetas de salud para planificar el seguimiento a mujeres embarazadas, las clientes de planificación familiar y los niños para que se les pongan vacunas (Chewicha y Azim, 2013).
Capacite a los TCS
- Implemente un programa de capacitación integral que incluya capacitación gradual y práctica, basada en la competencia de la persona y mecanismos para reforzar destrezas. En Madagascar, mayor educación, horas de voluntariado semanales y capacitación de repaso fueron asociaron con puntajes de desempeño más altos entre los TCS que prestaban servicios de planificación familiar (Gallo y otros, 2013).
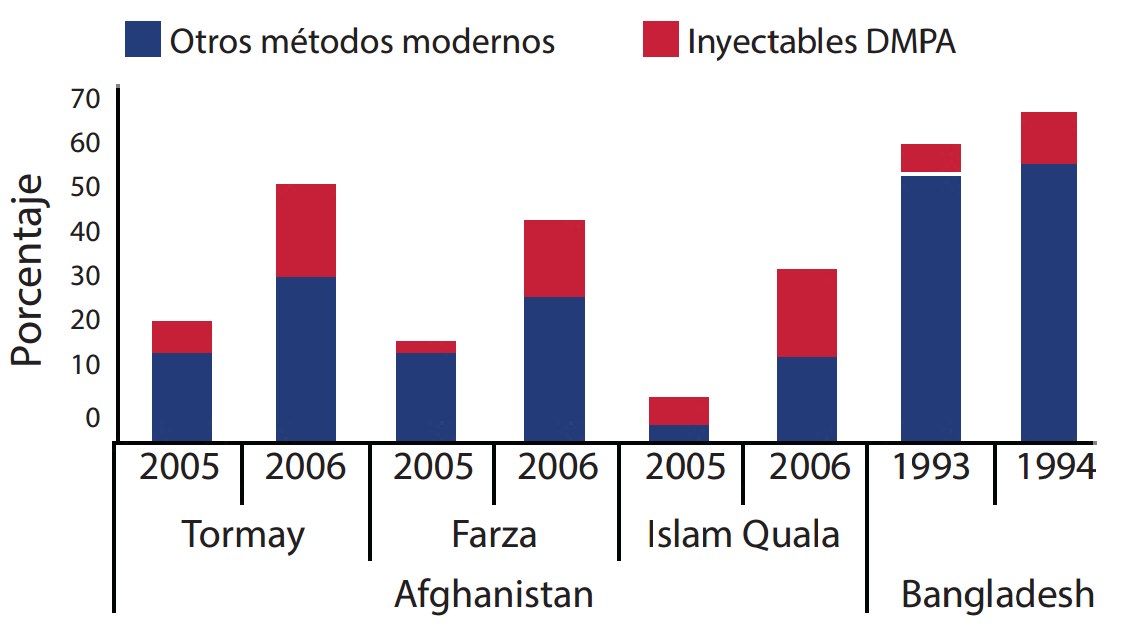
- Amplíe la variedad de métodos prestados por los TCS. Cuando los TCS prestan directamente servicios de anticonceptivos, el uso es significativamente mayor que cuando los TCS solamente refieren servicios. (Perry y otros, 2014; Viswanathan y otros, 2012). La evidencia de cuatro programas que introdujeron la provisión de inyectables basados en la comunidad en los programas existentes de TCS documentó un mayor uso de inyectables, así como también de otros métodos anticonceptivos modernos (véase la Figura 2).
- Capacite y haga participar a los TCS en los esfuerzos de comunicación para el cambio de comportamiento. En la India, las mujeres viviendo en comunidades en las que los TCS respaldaban una campaña de comunicación para el cambio del comportamiento enfocada en el espaciamiento saludable de los embarazos, tenían una probabilidad 3,5 veces mayor de usar anticonceptivos modernos luego de 9 meses del parto que las mujeres que vivían en comunidades en las que los TCS no participaron en esta campaña de comunicación (Sebastian y otros, 2012).
Equipe a los TCS
El éxito de los programas de TCS se encuentra directamente vinculado a la disponibilidad continua de productos en el nivel de la comunidad. Las cadenas de aprovisionamiento son óptimas cuando el flujo de productos y datos entre los TCS y el sistema de salud más amplio se encuentran en sincronía.
- Invierta atención y fondos para mejorar las cadenas de suministro para los TCS. Al diseñar una cadena de suministro efectiva para programas comunitarios, se debe tener en cuenta la capacidad organizacional, el nivel de alfabetización, de los TCS, la forma de controlar los sistemas de información para la gestión logística y la forma de controlar y agregar los datos (Hasselberg y Byington, 2010). Se debe incluir a los TCS en el diseño y la integración de las infraestructuras de las cadenas de suministro (Chandani y otros, 2014). Los procedimientos de reabastecimiento simples, reestructurados, basados en la demanda para el nivel de la comunidad y adaptados al contexto, proporcionan la base del reabastecimiento regular, funcional y eficiente (Chandani y otros, 2014; Shieshia y otros, 2014). Sostener la disponibilidad de productos a nivel de la comunidad requiere la disponibilidad confiable de productos a nivel nacional y de una cadena de suministro funcional que pueda proveer fiablemente los insumos a los TCS.
-
Haga visible apropiados y oportunos datos de logística comunitaria tanto a nivel de centro de salud como de distrito. Tales datos son prerrequisitos para que los gerentes y los equipos de mejora de la calidad vigilen regularmente la cadena de suministro y para responder de forma oportuna y dirigida. Implementar un sistema de salud móvil basado en la comunicación SMS y la internet, en el que los datos se transforman en informes relevantes y utilizables, puede mejorar significativamente la disponibilidad y posibilidad del uso oportuno y exacto de los datos de logística de salud comunitaria en todos los niveles de la cadena de suministro (Chandani y otros, 2014). Mediante el uso de teléfonos móviles, un programa de TCS en Malawi pudo reducir el desabastecimiento de medicamentos esenciales, reducir los costos de comunicación, ampliar la cobertura del servicio e implementar un sistema de referencia más eficiente (Campbell y otros, 2014).
-
Implemente equipos de mejora de la calidad a múltiples niveles que conecten a los TCS, el personal de los centros de salud y al personal del distrito para reforzar el uso correcto y constante de procedimientos de reabastecimiento y para lidiar con los atascamientos de rutina en la cadena de suministro. Tales equipos fueron asociados con una mejora significativa de la disponibilidad de productos en Etiopía, Malawi y Ruanda (Chandani y otros, 2014).
Respalde a los TCS
- Use incentivos para retener a los TCS. En Etiopía y Mozambique, las medidas para reclutar y retener TCS estuvieron relacionadas con una mayor compensación y un sentimiento de valía. Tales estrategias también influyeron las decisiones hacia una potencial opción de carrera como TCS (Maes y Kalofonos, 2013). Los incentivos, tanto financieros como no financieros, estuvieron asociados con una mayor retención entre los TCS voluntarios en el casco urbano de Dhaka (Alam y otros, 2012). En muchos países, los TCS son miembros remunerados del sistema de salud de la comunidad y trabajan tiempo completo. Por ejemplo, en el África subsahariana, la Campaña de un millón de trabajadores de salud comunitarios se encuentra capacitando, emplazando e integrando a los TCS en el sistema de salud. En la India, se paga a 600.000 TCS a través de un sistema de tarifa por servicio. En el Brasil, los agentes comunitarios de salud son parte de los equipos de salud familiar que atienden a más de 110 millones de personas (Singh y Chokshi, 2013).
-
Certifique a los TCS para reconocer de forma visible sus aportes. La certificación ayuda a profesionalizar a la fuerza de trabajo de salud comunitaria, lo que impulsa las normas de calidad para su capacidad y desempeño.
-
Involucre a las comunidades en la planificación, vigilancia y el apoyo a los TCS. En el exitoso programa nacional de TCS de Madagascar, el Comité de Salud Comunitario supervisa a los TCS.
-
Enganche a los TCS de las comunidades beneficiarias. Los estudios muestran de manera constante que los TCS llegan a mujeres de edades y hogares de situación socioeconómica similares a los propios (Bhutta y otros, 2010; Foreit y otros, 1992; Lewin y otros, 2010; Lewin y otros, 2005; Subramanian y otros, 2013). Los programas cuya meta es servir a comunidades marginadas tendrán que reclutar, capacitar y respaldar a TCS de estas comunidades.
-
Considere reclutar a hombres como TCS. Un examen de programas basados en la comunidad encontró que los hombres tienen un gran potencial de aumentar la distribución de condones masculinos, que proveen protección doble contra embarazos involuntarios e infecciones transmitidas sexualmente (ITS), entre ellas, VIH. Los TCS hombres son aceptables en países tan diversos como Kenia, Paquistán y el Perú. La evidencia demuestra que los TCS masculinos distribuyen más condones que TCS mujeres; los TCS hombres también parecen atender a más clientes hombres. En estudios controlados, los TCS hombres distribuyeron anticonceptivos que ascendían a la misma cantidad de CYP o más que las TCS mujeres (Green y otros, 2002).
-
Sea dinámico y evolucione a medida que cambian las necesidades. Los programas comunitarios son más efectivos cuando evolucionan con las necesidades cambiantes de las comunidades a las cuales asisten. Un estudio de las clínicas Profamilia en Colombia concluyó que una vez que los TCS lograban un mejor conocimiento y uso de anticonceptivos entre los miembros de la comunidad (55% a 65% entre las mujeres que habían estado casadas alguna vez), los programas de mercado social de anticonceptivos resultaban más rentables, que los programas de TCS, siendo igualmente efectivos (Vernon y otros, 1988). Así mismo, en Bangladesh, luego de que un programa de prestación de servicios de planificación familiar a domicilio lograra un alto nivel de conocimiento y prevalencia del uso de anticonceptivos (una tasa de prevalencia de anticonceptivos de 55%), el éxito se mantuvo aplicando una modalidad de depósito comunitario centralizado menos intensiva y más costo-efectiva (Routh y otros, 2001). Sin embargo, algunas regiones en Bangladesh todavía necesitan prestación de servicios domiciliarios para afrontar obstáculos derivados de las normas sociales y culturales que siguen restringiendo la libertad de movimiento de las mujeres e impidiendo el uso regular de anticonceptivos.
Planificación, implementación y ampliación de programas de TCS
| Consideraciones del programa | Factores que contribuyen al éxito | Factores que contribuyen al fracaso | Consideraciones para llevar a escala |
|---|---|---|---|
| Enfoque general | Entender que los programas de TCS son complejos y difíciles de sostener. | Idea equivocada de que los programas de TCS son simples y auto-sostenibles. | Planifique llevar a escala desde un principio. Haga un plan sistemático para ampliar con base en la estrategia del país y el programa existente. |
| Gama de servicios | Amplia gama de servicios y suministros que reflejan las preferencias de las comunidades a las cuales se brinda asistencia. | Preocupación con un solo producto o servicio, por lo que fracasa el desarrollo de un sistema de servicios integral. | Adapte el paquete de servicios para satisfacer las necesidades de la comunidad. |
| Participación de la comunidad y respaldo político | Participación de la comunidad, especialmente en la fase de planificación estratégica. Selección de los TCS guiada por la opinión de la comunidad. | Falta de apoyo político amplio. La responsabilidad de galvanizar y movilizar a las comunidades depende solamente de los TCS. | Sostenga la participación de la comunidad y el sistema de salud con los líderes del distrito y el personal del centro de salud. |
| Sostenibilidad frente a la remuneración | Los trabajadores remunerados se desempeñan mejor que los voluntarios. Los esquemas totalmente voluntarios no funcionan bien. Si no se remunera a los trabajadores, se necesita algún otro esquema motivacional y el ámbito de trabajo de los voluntarios no remunerados debe ser realista. |
Énfasis en la sostenibilidad y la recuperación de costos, que puede ser incompatible con el objetivo de llegar a las comunidades pobres y remotas. | Haga abogacía con los gobiernos, los donantes y la comunidad para obtener apoyo. Provea información de costo-beneficio. Cuando planifique el programa, considere los costos de ampliar el programa, así como también el de mantener el programa en la misma escala. |
| Calidad y obstáculos sociales | TCS capacitados y participando en actividades sociales y de comunicación de cambio de comportamiento. | No abordar la calidad y las barreras sociales contra el uso de anticonceptivos. | Mejore continuamente la calidad a través de las actividades que promuevan un sistema de organización activo. Aborde las barreras amplias en materia del contexto y el sistema de salud. |
| Supervisión de los TCS | Supervisión de apoyo de los TCS en vez de supervisión autoritaria. | La falta de conexión con el sistema de salud más amplio. | Considere innovaciones para apoyar el manejo de casos a distancia, tales como las tecnologías móviles. |
| Sistemas de gestión de la información | Sistemas de gestión de información que apoyan las necesidades informativas de los TCS como primera prioridad. | Desabastecimiento amenaza el apoyo a los TCS y su reputación. | Considere sistemas mHealth basados en SMS y el internet en los que los datos se transforman en informes relevantes y utilizables y se comparten de forma oportuna. |
| Referencia y vínculos | TCS vinculados a los servicios que se brindan en los establecimientos de salud. | Percibir al sistema de TCS como algo separado del sistema de salud. | Asegure la disponibilidad confiable de insumos a nivel nacional y una cadena de suministro que facilite el traslado eficaz de productos a los puntos de reabastecimiento, así como la información a y desde todos los niveles del sistema. |
Fuente: Adaptado de Chandani y otros, 2014; Liu y otros, 2011; Phillips y otros, 1999, y OMS, 2007.
El estuche de planificación familiar basado en la comunidad es un recurso único de conocimientos y lecciones aprendidas sobre programas de planificación familiar basados en la comunidad. Disponible en la siguiente dirección: www.k4health.org/toolkits/communitybasedfp
Los modelos de cadena de suministro y consideraciones para programas de distribución basados en la comunidad: Guía para el gerente del programa presenta cuatro modelos de cadenas de suministro para programas basados en la comunidad con pautas y lecciones aprendidas sobre las funciones de las cadenas de suministro que se pueden adaptar y aplicar a una variedad de contextos de países. Disponible en la siguiente dirección: www.jsi.com/JSIInternet/Inc/Common/_download_pub.cfm?id=11132&lid=3
cStock, un sistema de gerencia de la información de logística de tipo SMS Rápido, de fuentes abiertas y accesible por la internet, ayuda a los TCS y los centros de salud a agilizar la notificación y el reabastecimiento de hasta 19 productos de salud, entre ellos, anticonceptivos, manejados en el nivel de la comunidad a la vez que mejora la comunicación y coordinación entre los TCS, los centros de salud y los distritos. Entérese de más en la siguiente dirección: sc4ccm.jsi.com/emerging-lessons/cstock/
El Catálogo de sistemas de salud comunitarios es una herramienta de referencia interactiva basada en el internet sobre los sistemas de salud comunitarios, incluyendo estructura, gerencia, dotación de personal y servicios en una variedad de países. Disponible en la siguiente dirección: www.advancingpartners.org/resources/chsc
Referencias
Abdul-Hadi RA, Abass MM, Aiyenigba BO, Oseni LO, Odafe S, Chabikuli ON, et al. The effectiveness of community based distribution of injectable contraceptives using community health extension workers in Gombe State, Northern Nigeria. Afr J Reprod Health. 2013;17(2):80-88.
Alam K, Khan JA, Walker DG. Impact of dropout of female volunteer community health workers: An exploration in Dhaka urban slums. BMC Health Serv Res. 2012;12:260. Disponible en: http://dx.doi.org/10.1186/1472-6963-12-260
Arrowsmith M, Aicken C, Majeed A, Saxeen S. Interventions for increasing uptake of copper intrauterine devices: systematic review and meta-analysis. Contraception. 2012;86(6):600-605.
Bhutta ZA, Lassi ZS, Pariyo G, Huicho L. Global experience of community health workers for delivery of health related millennium development goals: a systematic review, country case studies, and recommendations for integration into national health systems. Geneva: World Health Organization, Global Health Workforce Alliance; 2010. Disponible en: http://www.who.int/entity/workforcealliance/knowledge/publications/CHW_FullReport_2010.pdf
Campbell N, Schiffer E, Buxbaum A, McLean E, Perry C, Sullivan T. Taking knowledge for health the extra mile: participatory evaluation of a mobile phone intervention for community health workers in Malawi. Glob Health Sci Pract. 2014;2(1):23-34. Disponible en: http://dx.doi.org/10.9745/GHSP-D-13-00141
Chandani Y, Andersson S, Heaton A, Noel M, Shieshia M, Mwirotsi A, et al. Making products available among community health workers: evidence for improving community health supply chains from Ethiopia, Malawi, and Rwanda. J Glob Health. 2014;4:020405. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/pmid/25520795/
Charyeva Z, Oguntunde O, Orobaton N, Otolorin E, Inuwa F, Alalade O, et al. Task shifting provision of contraceptive implants to community health extension workers: results of operations research in northern Nigeria. Glob Health Sci Pract. 2015;3(3):382-394. Disponible en: http://dx.doi.org/10.9745/GHSP-D-15-00129
Chewicha K, Azim T. Community health information system for family centered health care: scale-up in Southern nations, nationalities and people’s region. Policy and Practice: Information for Action [quarterly health bulletin of the Federal Democratic Republic of Ethiopia, Ministry of Health]. 2013;5(1):49-53. Disponible en: http://www.cpc.unc.edu/measure/publications/ja-13-161
Fernández VH, Montufar E, Ottolenghi E, Enge K. Injectable contraceptive service delivery provided by volunteer community promoters. Unpublished project report: Population Council; 1997.
Foreit JR, Garate MR, Brazzoduro A, Guillen F, Herrera MC, Suarez FC. A comparison of the performance of male and female CBD distributors in Peru. Stud Fam Plann. 1992;23(1):58-62.
Frontiers in Reproductive Health Program (FRONTIERS); Family Health International; Advance Africa. Best practices in CBD programs in sub-Saharan Africa: lessons learned from research and evaluation. Washington (DC): FRONTIERS; 2002.
Gallo, MF, Walldorf J, Kolesar R, Agarwal A, Kourtis AP, Jamieson DJ, et al. Evaluation of a volunteer community-based health worker program for providing contraceptive services in Madagascar. Contraception. 2013;88(5):657-665. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4453873/
Georgetown University, Institute for Reproductive Health (IRH). A powerful framework for women: introducing the Standard Days Method to Muslim couples in Kinshasa. Washington (DC): Georgetown University, IRH; 2011. Disponible en: http://irh.org/resource-library/a-powerful- framework-for-women-introducing-the-standard-days-method-to-muslim-couples-in-kinshasa/
Georgetown University, Institute for Reproductive Health (IRH). Lactational Amenorrhea Method (LAM) projects in India. Washington (DC): Georgetown University, IRH; 2008. Disponible en: http://pdf.usaid.gov/pdf_docs/PDACL615.pdf
Georgetown University, Institute for Reproductive Health (IRH). Introducing the Standard Days Method of family planning into Kaanib: testing counseling strategies. Unpublished report; 2003.
Green CP, Joyce S, Foreit JR. Using men as community-based distributors of condoms. Washington (DC): Population Council, Frontiers in Reproductive Health; 2002. Disponible en: http://www.popcouncil.org/pdfs/frontiers/pbriefs/male_CBDs_brf.pdf
Hasselberg E, Byington J. Supply chain models and considerations for community-based distribution programs: a program manager’s guide. Arlington (VA): John Snow, Inc., for the Reproductive Health Supplies Coalition; 2010. Disponible en: http://www.jsi.com/JSIInternet/Inc/Common/_download_pub.cfm?id=11132&lid=3
High-Impact Practices in Family Planning (HIPs). Family planning high-impact practice list. Washington (DC): USAID; 2014. Disponible en: https://www.fphighimpactpractices.org/resources/high-impact-practices-family-planning-list
Huber D, Saeedi N, Samadi AK. Achieving success with family planning in rural Afghanistan. Bull World Health Organ. 2010;88(3):227-231. Disponible en: http://dx.doi.org/10.2471%2FBLT.08.059410
Huber SC, Harvey PD. Family planning programmes in ten developing countries: cost effectiveness by mode of service delivery. J Biosoc Sci. 1989;21(3):267–77.
International Labour Organization (ILO). International standard classification of occupations, 2008 revision. Geneva: ILO; 2008. Disponible en: http://www.ilo.org/public/english/bureau/stat/isco/docs/gdstruct08.doc
Johri L, Panwar DS, Lundgren R. Introduction of the Standard Days Method in CARE-India’s community-based reproductive health programs. Washington (DC): Georgetown University, Institute for Reproductive Health; 2005. Disponible en: http://irh.org/resource-library/introduction- of-the-standard-days-method-in-care-indias-community-based-reproductive-health-programs/
Khan ME, Hossain SM, Rahman M. Introduction of emergency contraception in Bangladesh: using operations research for policy decisions. Washington (DC): Population Council; 2004. Disponible en: http://www.popcouncil.org/pdfs/frontiers/FR_FinalReports/Bang_EC.pdf
Koenig MA, Fauveau V, Chowdhury A, Chakraborty J, Khan MA. Maternal mortality in Matlab, Bangladesh: 1976-85. Stud Fam Plann. 1988;19(2):69-80.
Lemay NV, Sullivan T, Jumbe B, Perry CP. Reaching remote health workers in Malawi: baseline assessment of a pilot mHealth intervention. J Health Communication. 2012; 17 Suppl 1:105-117.
Lewin S, Munabi-Babigumira S, Glenton C, Daniels K, Bosch-Capblanch X, van Wyk B, et al. Lay health workers in primary and community health care for maternal and child health and the management of infectious diseases. Cochrane Database Syst Rev. 2010;(3):CD004015.
Lewin S, Dick J, Pond P, Zwarenstein M, Aja G, van Wyk B, et al. Lay health workers in primary and community health care. Cochrane Database Syst Rev. 2005;(1):CD004015.
Liu A, Sullivan S, Khan M, Sachs S, Singh P. Community health workers in global health: scale and scalability. Mt Sinai J Med. 2011;78(3):419-435.
Maes K, Kalofonos I. Becoming and remaining community health workers: perspectives from Ethiopia and Mozambique. Soc Sci Med. 2013;87:52-59. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3732583/
Malarcher S, Meirik O, Lebetkin E, Shah I, Spieler J, Stanback J. Provision of DMPA by community health workers: what the evidence shows. Contraception. 2011;83(6):495-503.
Marie Stopes International (MSI). Monitoring and evaluation of task-sharing of Depo-Provera to community health workers in Sierra Leone. London: MSI; 2015.
Ministry of Health (MOH) [Ethiopia]. Implanon and other family planning methods uptake in a sample of focus Woredas (June 2009 – Dec 2010). Washington (DC): PROGRESS; 2012. Disponible en: http://www.fhi360.org/sites/default/files/media/documents/family-planning-uptake-ethiopia.pdf
Ortayli N, Malarcher S. Equity analysis: identifying who benefits from family planning programs. Stud Fam Plann. 2010;41(2):101-108.
Perry HB, Zulliger R, Rogers MM. Community health workers in low-, middle-, and high-income countries: an overview of their history, recent evolution, and current effectiveness. Annu Rev Public Health. 2014;35:399-421. Disponible en: http://dx.doi.org/10.1146/annurev-publhealth-032013-182354
Phillips JF, Bawah AA, Binka FN. Accelerating reproductive and child health programme impact with community-based services: the Navrongo experiment in Ghana. Bull World Health Organ. 2006;84(12):949-955. Disponible en: http://www.who.int/bulletin/volumes/84/12/06-030064.pdf
Phillips JF, Greene WL, Jackson EF. Lessons from community-based distribution of family planning in Africa. New York: Population Council; 1999. Disponible en: http://www.popcouncil.org/pdfs/wp/121.pdf
Prata N, Gessesew A, Cartwright A, Fraser A. Provision of injectable contraceptives in Ethiopia through community-based reproductive health agents. Bull World Health Organ. 2011;89:556–564. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3150764/pdf/BLT.11.086710.pdf
Prata N, Vahidnia F, Potts M, Dries-Daffner I. Revisiting community-based distribution programs: are they still needed? Contraception. 2005;72(6):402-407.
Ross J. Improved reproductive health equity between the poor and the rich: an analysis of trends in 46 low- and middle-income countries. Glob Health Sci Pract. 2015;3(3):419-445. Disponible en: http://dx.doi.org/10.9745/GHSP-D-15-00124
Routh S, Ashraf A, Stoeckel J, Khuda B. Consequences of the shift from domiciliary distribution to site-based family planning services in Bangladesh. Int Fam Plan Perspect. 2001;27(2):82-89. Disponible en: http://www.guttmacher.org/pubs/journals/2708201.html
Sebastian MP, Khan ME, Kumari K, Idnani R. Increasing postpartum contraception in rural India: evaluation of a community-based behavior change communication intervention. Int Perspect Sex Reprod Health. 2012;38(2):68-77. Disponible en: http://dx.doi.org/10.1363/3806812
Shieshia M, Noel M, Andersson S, Felling B, Alva S, Agarwal S, et al. Strengthening community health supply chain performance through an integrated approach: using mHealth technology and multilevel teams in Malawi. J Glob Health. 2014;4(2):020406. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4267094/
Simba D, Schuemer C, Forrester K, Hiza M. Reaching the poor through community-based distributors of contraceptives: experiences from Muheza district, Tanzania. Tanzan J Health Res. 2011;13(1):1-7.
Singh P, Chokshi DA. Community health workers: a local solution to a global problem. N Engl J Med. 2013;369(10):894-896. Disponible en: http://dx.doi.org/10.1056/NEJMp1305636
Stanback J, Mbonye A, Bekiita M. Contraceptive injections by community health workers in Uganda: a non-randomized trial. Bull World Health Organ. 2007;85:768–773. Disponible en: http://www.who.int/bulletin/volumes/85/10/07-040162/en/
Stoebenau K, Valente TW. Using network analysis to understand community-based programs: a case study from highland Madagascar. Int Fam Plan Perspect. 2003;29(4):167–173. Disponible en: http://www.guttmacher.org/pubs/journals/2916703.html
Subramanian L, Oliveras E, Bowser D, Okunogbe A, Mehl A, Jacinto A, et al. Evaluating the coverage and cost of community health worker programs in Nampula province in Mozambique. Watertown (MA): Pathfinder; 2013. Disponible en: http://www.pathfinder.org/publications-tools/evaluating-the-coverage-and-cost-chw-programs-mozambique.html
Suchi T, Batz B. Strengthening services and increasing access to the Standard Days Method in the Guatemala Highlands. Washington (DC): Georgetown University, Institute for Reproductive Health; 2006. Disponible en: http://pdf.usaid.gov/pdf_docs/ PDACH685.pdf
Tawye Y, Jotie F, Shigu T, Ngom P, Maggwa N. The potential impact of community-based distribution programmes on contraceptive uptake in resource-poor settings: evidence from Ethiopia. Afr J Reprod Health. 2005;9(3):15-26.
Vernon R, Ojeda R, Townsend MC. Contraceptive social marketing and community-based distribution-systems in Colombia. Stud Fam Plann. 1988;19(6 Pt 1):354–360.
Viswanathan K, Hansen PM, Rahman MH, Steinhardt L, Edward A, Arwal SH, et al. Can community health workers increase coverage of reproductive health services? J Epidemiol Community Health. 2012;66(10):894-900. Disponible en: http://dx.doi.org/10.1136/jech-2011-200275
World Health Organization (WHO). WHO recommendations: optimizing health worker roles to improve access to key maternal and newborn health interventions through task shifting. Geneva: WHO; 2012. Disponible en: http://www.who.int/reproductivehealth/publications/maternal_perinatal_health/978924504843/en/
World Health Organization (WHO). Community health workers: what do we know about them? Geneva: WHO; 2007. Disponible en: http://www.who.int/healthsystems/round9_7.pdf
World Health Organization (WHO). The world health report 2006: working together for health. Geneva: WHO; 2006. Disponible en: http://www.who.int/whr/2006/en/
World Health Organization; US Agency for International Development; Family Health International (FHI). Community-based health workers can safely and effectively administer injectable contraceptives: conclusions from a technical consultation. Research Triangle Park (NC): FHI; 2010. Disponible en: http://pdf.usaid.gov/pdf_docs/PNADS867.pdf
Cita sugerida
Cita sugerida: Prácticas de alto impacto en la planificación familiar (PAI). Trabajadores comunitarios de salud: llevando servicios de planificación familiar a donde la gente vive y trabaja. Washington (DC): USAID; 2015. Disponible en: http://www.fphighimpactpractices.org/resources/community-health-workers-bringing-family-planning-services-where-people-live-and-work
Agradecimientos
Este resumen fue originalmente redactado por Julie Solo y Shawn Malarcher. Fue actualizado por Clifton Kenon. Hashina Begum, Jeanette Cachan, Brenda Doe, Ellen Eiseman, Bill Finger, Rachel Hampshire, Sarah Harbison, Susan Igras, Roy Jacobstein, Victoria Jennings, Eugene Kongnyuy, Kirsten Krueger, Rebecka Lundgren, Morrisa Malkin, Cat McKaig, Erin Mielke, Danielle Murphy, Nuriye Ortayli, Leslie Patykewich, Amy Ucello Matthew Phelps, Juncal Plazaola-Castaño, Ruwaida Salem, Adriane Salinas, Valerie Scott, Jeff Spieler, Patricia Stephenson y Tara Vecchione proporcionaron un examen crítico y comentarios útiles. Moazzam Ali, Tariq Azim, Yasmin Chandani, Maureen Corbett, Liz Creel, Ellen Eiseman, Mary Eluned Gaffield, Victoria Graham, Lillian Gu, Roy Jacobstein, Niranjala Kanesathasan, Candace Lew, Constance Newman, Tanvi Pandit-Rajani, Shannon Pryor, Rushna Ravji, Suzanne Reier, Boniface Sebikali, James Shelton, Gail Snetro, John Stanback, Sara Stratton y Mary Vandenbroucke actualizaron la versión.
Este informe de PAI tiene el respaldo de: Abt Associates, Care, Chemonics International, EngenderHealth, FHI 360, la Universidad de Georgetown/Instituto de Salud Reproductiva, la Federación de Planificación Familiar Internacional, IntraHealth International, Jhpiego, John Snow, Inc., el Centro de Programas de Comunicación de Johns Hopkins, las Ciencias Gerenciales de la Salud, Marie Stopes International, Palladium, PATH, Pathfinder International, el Consejo de Población, el Buró de Referencia de Población, Population Services International, Save the Children, University Research Co., LLC, el Fondo de Población de las Naciones Unidas y la Agencia para el Desarrollo Internacional de los EE. UU.
La Organización Mundial de la Salud/Departamento de Salud e Investigación Reproductiva ha contribuido a la elaboración del contenido técnico de los informes de HIP, que se consideran como un resumen de la evidencia y la experiencia en el campo. Se pretende que estos informes se usen conjuntamente con las Herramientas y pautas de planificación familiar de la OMS: http://www.who.int/topics/family_planning/es/
Para obtener mayor información sobre las PAI, ponerse en contacto con el equipo de HIP.